EXCLUSIVO – O avanço das chamadas canetas emagrecedoras no Brasil já não pode mais ser tratado como um fenômeno restrito à prática médica ou ao comportamento do consumidor. Em poucos anos, essas terapias migraram do consultório para o centro de uma discussão mais ampla, que envolve regulação, sustentabilidade financeira e, sobretudo, o próprio desenho do sistema de saúde suplementar.
O movimento ocorre em um momento delicado, onde o setor já convive com inflação médica persistente, envelhecimento populacional e aumento da sinistralidade, um conjunto de fatores que por si só pressiona o equilíbrio dos planos. A entrada de tratamentos de alto custo, uso contínuo e rápida difusão adiciona uma nova camada de complexidade: a de tecnologias que não apenas ampliam o acesso à saúde, mas também desafiam a lógica de financiamento construída ao longo das últimas décadas. Não por acaso, o debate começa a ganhar tração antes mesmo de uma eventual incorporação formal ao sistema.
Os números ajudam a explicar a velocidade com que o tema avançou. Em 2025, os medicamentos à base de GLP-1 movimentaram cerca de R$ 10 bilhões no Brasil. A expectativa é que esse volume dobre já em 2026 e alcance até R$ 50 bilhões até o fim da década.
Mais do que o tamanho, chama atenção a velocidade de difusão. O consumo cresceu 88% em um único ano, enquanto levantamentos recentes indicam que cerca de um terço dos domicílios brasileiros já teve contato, direto ou indireto, com essas terapias. Hoje, estima-se que entre 1,5 milhão e 2 milhões de pessoas utilizem esse tipo de medicamento, número que pode chegar a 15 milhões até 2030.
O avanço não ocorre por acaso, pois acompanha a deterioração de indicadores de saúde no país, com crescimento consistente de obesidade e diabetes nas últimas décadas. Nesse contexto, as canetas emagrecedoras deixam de ser uma tendência pontual para se consolidar como resposta a uma demanda estrutural. É justamente essa combinação de escala, velocidade e custo que coloca o tema no radar da saúde suplementar.
Fora da cobertura
Do ponto de vista regulatório, o enquadramento ainda é claro. A Agência Nacional de Saúde Suplementar informa que medicamentos como semaglutida e tirzepatida não integram o Rol de Procedimentos e Eventos em Saúde e que, até o momento, não há pedido formal para sua incorporação. “Até o momento, não houve qualquer pedido de incorporação desse tipo de tecnologia ao Rol de Procedimentos e Eventos em Saúde”, diz a agência.
O processo segue critérios técnicos estabelecidos pela Resolução Normativa nº 555/2022. Em relação à judicialização, a reguladora não comenta casos específicos, mas reforça que decisões judiciais devem ser cumpridas pelas operadoras.
A posição encontra respaldo na legislação. A FenaSaúde lembra que a Lei nº 9.656/1998 não inclui medicamentos de uso domiciliar entre as coberturas obrigatórias, com exceções restritas, principalmente, a tratamentos oncológicos. Esse enquadramento, no entanto, não impede que a pressão avance por outras vias. A lógica é conhecida: em um sistema baseado no mutualismo, qualquer ampliação de cobertura tem impacto direto sobre o conjunto de beneficiários. “A eventual oferta de novos procedimentos impacta diretamente as despesas assistenciais e, consequentemente, as mensalidades cobradas de todo o conjunto de beneficiários”, afirmou a entidade.

O que muda, neste caso, é a velocidade com que essa discussão chega à prática. Na ponta, beneficiários já demonstram expectativa de cobertura, impulsionados pela visibilidade das terapias e pela recomendação médica em determinados casos. “Os clientes chegam mais informados, mas com a percepção de que o plano deveria cobrir, o que não se confirma na prática”, explica Rafael Boffa, especialista em saúde da Lar Corretora de Seguros.
Segundo ele, o tema já começa a aparecer, ainda que de forma pontual, nas negociações corporativas. “Os RHs buscam entender o impacto e o cenário, principalmente olhando para o custo futuro. Ainda não é uma exigência, mas já entrou na pauta”, diz. Esse desalinhamento entre expectativa e cobertura tende a se intensificar à medida que o uso se amplia e, com ele, a pressão indireta sobre o sistema.
Ao mesmo tempo, começa a surgir um debate menos explorado: o potencial de compensação no longo prazo. “À medida que esses tratamentos contribuem para a melhora do quadro clínico dos pacientes, existe um potencial relevante de redução de procedimentos mais complexos, como cirurgias, além da diminuição da incidência de doenças associadas”, afirma Boffa. Segundo ele, apesar do aumento de custo no curto prazo, há espaço para um efeito positivo estrutural, desde que o uso seja criterioso e acompanhado. “Mais do que discutir cobertura, o foco passa a ser como utilizar melhor os recursos disponíveis e estruturar uma gestão de saúde mais estratégica dentro das empresas”, completa.
Pressão atuarial e incerteza de longo prazo
Se o debate regulatório ainda está em estágio inicial, no campo atuarial ele já é tratado como um problema clássico. Segundo Raquel Marimon, diretora do Instituto Brasileiro de Atuária (IBA), a eventual incorporação dessas terapias tende a pressionar a sinistralidade no curto prazo. “O custo é elevado, de uso contínuo e com rápida difusão da demanda, o que leva a um aumento imediato das despesas”, explica .
A complexidade, no entanto, não está apenas no custo, mas no tempo. Enquanto o gasto ocorre de forma imediata, os potenciais benefícios clínicos, como a redução de eventos cardiovasculares e complicações metabólicas, se distribuem ao longo da vida do paciente. “O custo acontece agora, mas o benefício é diluído no tempo”, resume.

Na teoria, esse equilíbrio poderia se sustentar. Na prática, ele encontra uma barreira estrutural: a mobilidade dos beneficiários entre operadoras. “Nada impede que o beneficiário se trate por um período em um plano e depois migre para outro. Isso faz com que essa conta não feche”, pontua .
Outro ponto que adiciona complexidade ao debate é o grau de maturidade das evidências disponíveis. Embora os estudos apontem benefícios consistentes em indicadores intermediários, como perda de peso e controle glicêmico, ainda há lacunas relevantes quando se observa o longo prazo. Revisões recentes indicam que, apesar da perda de peso significativa em comparação ao placebo, os efeitos sobre mortalidade, eventos cardiovasculares e qualidade de vida permanecem incertos, além de haver maior incidência de eventos adversos em horizontes mais longos .
Além disso, fatores como adesão e persistência terapêutica limitam o potencial de benefício estrutural. Estimativas apontam que apenas entre 20% e 40% dos pacientes conseguem manter resultados duradouros ao longo do tempo . Há ainda riscos associados ao uso, como pancreatite, lesão renal e complicações visuais, o que reforça a necessidade de critérios rigorosos de indicação. Esse cenário coloca o setor diante de uma equação incompleta: terapias promissoras do ponto de vista clínico, mas ainda incertas sob a ótica de custo-efetividade em larga escala.
Nesse contexto, a judicialização surge como um vetor adicional de pressão. Mesmo sem previsão no rol, decisões judiciais têm garantido, em alguns casos, o acesso às terapias. “Temos casos de cobertura garantida judicialmente para tratamentos fora do rol, o que também impacta o custo dos planos”, afirma Marimon .
Esse movimento introduz despesas não previstas na lógica atuarial original, criando distorções na precificação e ampliando o desafio de sustentabilidade. Soma-se a isso o risco de seleção adversa, inerente ao modelo de seguros, em que indivíduos com maior risco tendem a demandar mais intensamente esse tipo de tratamento, pressionando ainda mais os custos assistenciais .
Diante desse cenário, a discussão tende a evoluir para além da simples inclusão ou exclusão de cobertura. O desafio passa a ser estrutural. Entre os caminhos possíveis estão a adoção de protocolos rigorosos de elegibilidade, restrição de uso a grupos específicos e o avanço de modelos de remuneração baseados em valor, com pagamento condicionado a resultados clínicos. “É necessário estabelecer diretrizes claras sobre quem terá direito ao tratamento, além de avançar em modelos que compartilhem o risco entre operadoras e indústria farmacêutica”, frisa a atuária.
Modelo global
O movimento não é isolado. Em mercados como os Estados Unidos, a cobertura dessas terapias já começa a pressionar custos de forma relevante, em um contexto em que medicamentos à base de GLP-1 apresentam alto custo individual e rápida expansão de uso. Estudos indicam que o acesso segue condicionado a restrições, como autorizações prévias e coparticipação elevada, mesmo em planos mais abrangentes . Ao mesmo tempo, empresas têm revisado suas políticas diante do impacto financeiro. Em alguns casos, a cobertura vem sendo limitada ou descontinuada, refletindo a dificuldade de sustentar o financiamento dessas terapias em larga escala. Estimativas indicam que o custo mensal pode ultrapassar US$ 900 por paciente sem cobertura, o que amplia a pressão sobre sistemas públicos e privados
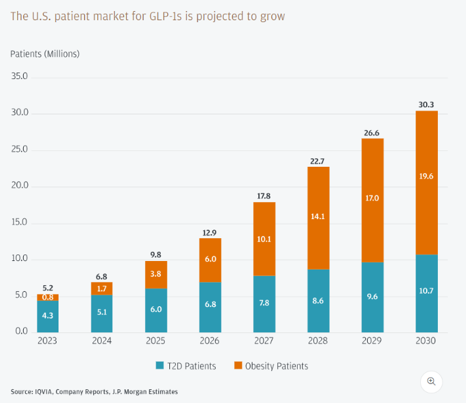
Esse movimento ocorre em paralelo a uma expansão acelerada da demanda. Projeções indicam que o mercado de terapias para obesidade baseadas em GLP-1 deve crescer de forma significativa nos próximos anos, impulsionado pela ampliação de acesso e pelo aumento da população elegível. Ao mesmo tempo, análises apontam que, nos níveis atuais de preço, a adoção em larga escala ainda enfrenta desafios relevantes de custo-efetividade. No NHS, a incorporação ocorreu com forte restrição, incluindo limitação de tempo de uso e critérios rigorosos de elegibilidade, evidenciando a dificuldade de acomodar esse tipo de tecnologia mesmo em sistemas públicos estruturados.
Mais do que um debate sobre medicamentos, o avanço das canetas emagrecedoras expõe um ponto sensível da saúde suplementar: a dificuldade de acomodar tecnologias de alto custo, uso contínuo e retorno diluído no tempo dentro de um modelo baseado no equilíbrio coletivo e na previsibilidade do risco.
A discussão, portanto, deixa de ser apenas regulatória e passa a ser estrutural: até que ponto o modelo atual consegue absorver inovação sem comprometer sua lógica de mutualização. A resposta a essa equação tende a definir não apenas o espaço dessas terapias na saúde suplementar, mas também os limites do sistema diante de uma nova geração de tratamentos que já começa a se impor antes mesmo de sua incorporação formal.
Procuradas pela reportagem, operadoras de saúde preferiram não se manifestar sobre o tema.
Nicholas Godoy














